
Заболевания почек у женщин диагностируются намного чаще, чем у мужчин. Это связано с анатомическим строением органов мочеполовой системы. Женская уретра шире и короче мужского мочеиспускательного канала. Это позволяет патогенным микроорганизмам беспрепятственно проникать в мочевой пузырь.
При отсутствии медикаментозного лечения вирусы и бактерии распространяются по восходящим путям к почкам, провоцируя повреждение чашечек, лоханок и канальцев. Болезни почек у женщин сразу проявляются характерными симптомами: нарушением мочеиспускания, изменением цвета и запаха урины. Это способствует проведению терапии на начальной стадии патологии, чтобы избежать негативных последствий.
Почечные патологии бывают острыми и хроническими. Для каждой формы характерны различные симптомы заболевания почек у женщин. На острой стадии признаки всегда более выражены, проявляются комплексно и требуют немедленного врачебного вмешательства. Хроническая форма отличается сменой ремиссии, при которой патологические симптомы могут не возникать вовсе, рецидивами. Обострение проявляется болезненными спазмами и повышением температуры.
Выраженность признаков зависит от возраста женщины, состояния здоровья и наличия других патологий в анамнезе. При диагностировании нефрологам чаще всего приходится сталкиваться с такими заболеваниями почек:
Острая форма патологий почек опасна большим количеством симптомов. Но после окончания терапии от заболевания не остается и следа. А вот при наличии хронической формы женщина часто затягивает с посещением нефролога. Как только наступает стадия ремиссии, женщина забывает о данных себе обещаниях до следующего рецидива. А в это время патологические процессы развиваются, провоцируя поражение клеток и тканей.
Первые признаки, характерные для почечных заболеваний, редко проявляются комплексно. Как правило, на начальной стадии воспаления или повреждения тканей женщина ощущает лишь легкое недомогание. Такое состояние она списывает на недосыпание, усталость, переутомление. И только после развития полной клинической картины решается обратиться к врачу.

Боль в пояснице – один из симптомов заболеваний почек у женщин
Если женщина при опорожнении мочевого пузыря испытывает дискомфорт, ощущает рези, жжение, покалывание, то в ее организме образовался один или несколько очагов воспаления. Невозможно определить самостоятельно, какие отделы мочевыделительной системы обсеменены патогенными микроорганизмами. Если инфекция затронула почки, то патология будет стремительно прогрессировать.
Показательным симптомом нарушения работы парных органов является снижение или повышение объема отделяемой мочи. При этом может наблюдаться изменение цвета и запаха урины, появление в ней кровяных сгустков, гноя или мутной взвеси. Моча, окрашенная в красный цвет, служит причиной для срочного обращения к врачу.
Снижение количества урины указывает на неспособность почек выделять жидкость из организма. Это указывает на наличие следующих заболеваний:
Особенно опасно уменьшение объема мочи из-за закупорки крупных сосудов или мочевыводящих путей. При движении камней может нарушиться целостность полых органов. Произойдет кровоизлияние в брюшную полость, образуются инфекционные очаги. Снижение количество урины при любом хроническом заболевании почек означает переход патологии в терминальную стадию. При отсутствии врачебного вмешательства может наступить летальный исход.
Снижение функциональной активности почек часто выражается в неспособности канальцев, чашечек и лоханок концентрировать урину. Это характерно для таких патологий:
Если симптом сопровождается сухостью во рту и болями в пояснице, то с большой долей вероятности нефролог заподозрит начальную стадию почечной недостаточности. При диагностировании будет проведена дифференциация заболевания от сахарного диабета.
Тянущие боли в пояснице, отдающие в бока и низ живота, относятся к основным признакам того, что в почках развивается патологический процесс. Женщина не должна горстями принимать спазмолитики – это будет способствовать появлению тяжелых осложнений. Ноющие боли в поясничной области, схожие с ревматическими, являются одним из признаков образования опухолей. Такой симптом характерен для некоторых патологий почек:
Если заглушать боль таблетками, то доброкачественное заболевание переродится в злокачественную опухоль. При движении камня по мочеточнику возникает острый болевой спазм, настолько сильный, что человек может потерять сознание. Во время рецидивов хронических патологий почек боль из области поясницы распространяется в пах, анус, низ живота.
Резкие подъемы температуры наблюдаются у пациентов с интерстициальным нефритом или системной красной волчанкой. Этот симптом сопровождает все патологии на острой стадии:
Гипертермия сопровождается холодной испариной, ознобом, лихорадочным состоянием. При хронических заболеваниях наблюдается незначительный подъем температуры до субфебрильных показателей – 37-38 ˚C. На стадии ремиссии значения остаются в пределах нормы. Температура, которая не устраняется жаропонижающими препаратами, диагностируется у пациентов с туберкулезом почки.
Гипертоническая болезнь часто развивается на фоне поражения почечных структурных элементов. При развитии патологий не происходит резких скачков давления, редко появляются головокружения и мигрени. Артериальная гипертензия может образоваться из-за . Иногда происходит обратный процесс: высокое артериальное давление провоцирует почечную гипертонию.
Гипертонический криз диагностируется у пациентов с нарушением кровообращения в тканях почек. Причиной этого становится повреждение вен, артерий и капилляров, а также нарушение их целостности и проходимости. В таком состоянии повышенное давление настолько стойкое, что его не устраняют даже современные гипотензивные препараты.
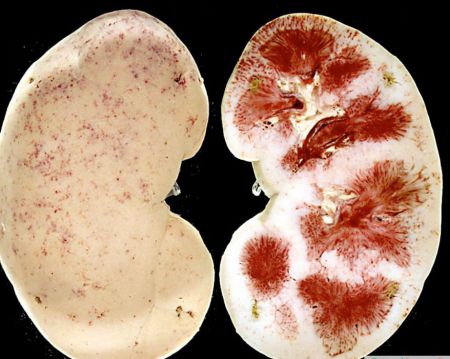
Так выглядит почка у женщин с диагностируемым нефрозом
Диагностирование заболеваний почек начинается с выслушивания жалоб на симптомы при болезни почек у женщин, проведения внешнего осмотра, изучения патологий в анамнезе. Доктор выпишет направление в лабораторию для сдачи образцов крови и мочи на анализ. При изучении полученных результатов нефролог акцентирует внимание на следующие значения:
Часто нефрологи назначают женщине анализ суточной мочи для оценки способности почек фильтровать и концентрировать урину. Одним из самых информативных анализов диагностики является . С ее помощью можно выяснить, в каком из отделов мочевыделительной системы находится очаг воспаления.
Для подтверждения предварительного диагноза и дифференцирования патологий проводятся инструментальные исследования:
Доктор с помощью эндоскопа проверяет состояние внутренней оболочки мочевого пузыря. Для оценки повреждения сосудов почек назначается статическая или динамическая сцинтиграфия.
Терапия заключается в устранении причины и облегчении симптомов болезней почек у женщины. Как правило, нефрологи сначала проводят лечение заболевания с помощью фармакологических препаратов. И только при отсутствии положительных результатов к терапии подключаются хирурги.
Чаще всего причиной воспалительных процессов становятся патогенные микроорганизмы. После выявления вида инфекционного возбудителя доктор назначает антибиотики и противомикробные препараты:
Для выведения из организма женщины шлаков и токсинов, нормализации процессов отхождения мочи используются диуретические препараты: Тригрим, Диакарб, Гипотиазид. Эти мочегонные средства к калийсберегающим, они не провоцируют снижения артериального давления и вымывания биологически активных веществ, витаминов, минералов.
Заболеваний почек можно лечить с помощью уросептиков – Цистон, Монурель, Канефрон. В состав препаратов входят лекарственные травы с антисептическими и мочегонными свойствами:
Помимо антибактериального действия, лекарственные средства выводят из организма женщины песок, способствуют измельчению камней и крупных кристаллов (фосфатов, оксалатов). Для устранения болей внизу живота и поясницы нефрологи рекомендуют курсовой прием спазмолитиков и нестероидных противовоспалительных препаратов:
Хорошо снимает спазмы и боль Дротаверин (Но-шпа).
Повысить сопротивляемость женского организма к вирусным и бактериальным инфекциям можно с помощью иммуностимуляторов и иммуномодуляторов: Цитовира, Иммунала, настойки эхинацеи.
Если лечение с помощью препаратов не было результативным, пациенткам проводятся хирургические операции: дробление камней, извлечение конкрементов, иссечение пораженных тканей. Крайне редко рекомендовано удаление больной почки при полной утрате ее функциональной активности. Большинство хирургических вмешательств проводятся с минимальным повреждением тканей. После операции пациентки выписываются домой уже через несколько дней.

Лечение почечных болезней у женщин сопровождается соблюдением строгой диеты
Важной частью лечения является соблюдение щадящей диеты при болезни почек. Рациональное питание способствует быстрому выздоровлению, восстановлению водно-солевого баланса, снижению нагрузки на поврежденные органы. Чего не должен содержать ежедневный рацион женщины:
От признаков заболевания почек зависит продолжительность диеты. При острых патологиях обычно достаточно правильно питаться в течение 2-3 месяцев. Наличие хронических почечных заболеваний диета поддерживается регулярно.
Женщинам, предрасположенным к патологиям почек, следует включить в свой рацион питания:
Можно пить зеленый чай, отвар из плодов шиповника, настои лекарственных трав. Необходимо разбить свой суточный рацион на 6-7 приемов пищи и стараться не есть перед сном.
Появление характерных признаков болезни почек – сигнал для срочного обращения к врачу. Патология на начальной стадии излечивается значительно быстрее. Постоянное откладывание визита к нефрологу чревато развитием тяжелых осложнений, лечение которых занимает продолжительное время.
Среди заболеваний почек встречаются патологии, которые чаще поражают женщин. Например, нефроптоз в 90% случаев диагностируется именно у них. Нефритом страдает 80% дам, а почечнокаменной болезнью – около 70%. Практически у всех почечных болезней наблюдаются похожие симптомы, связанные с общей интоксикацией организма. Очень важно знать эти проявления, чтобы вовремя обратить внимание на зарождающуюся патологию.
Стандартный размер женской почки обычно меньше мужской на 5 мм. Средние параметры органа:
Можно уточнить, что взрослая женщина имеет длину почки, равную высоте трех позвонков поясничного отдела.
Чаще всего женщины страдают:
Понятием «нефрит» объединяются болезни почек воспалительного характера с поражением аппарата клубочков. К этим недугам относятся:
Указанные воспалительные заболевания почек у женщин характеризуются разной симптоматикой в зависимости от их стадии. Универсальные симптомы заключаются в:

Затянувшийся процесс воспаления дает знать о себе:
Эти симптомы объясняются сильной потерей полезных компонентов — хлоридов и калия.
Сильно развитые отеки конечностей сопровождаются:
Хроническая форма болезни проявляется симптомами:
Для хронического нефрита характерно чередование обострений с ремиссиями . При частых обострениях почечные клубочки погибают. Это ведет к развитию почечной недостаточности, задержке в организме шлаков и ядовитых компонентов. Из-за невозможности их выведения возникает уремия (самоотравление).
Осложнениями нефрита чаще всего являются гидроперикард (концентрация жидкости в перикарде) и гидроторакс (задержка жидкости в полости плевры). В этих состояниях у больной очень сильная одышка, наблюдаемая и в покое.
 Этот недуг характерен для первородящих и в случае многоплодия. При увеличении размеров матки она начинает давить на близко расположенные органы в малом тазу. В результате может произойти передавливание мочеточников и в итоге затрудненный отток мочи. Это приводит к отекам и инфекционным воспалительным процессам.
Этот недуг характерен для первородящих и в случае многоплодия. При увеличении размеров матки она начинает давить на близко расположенные органы в малом тазу. В результате может произойти передавливание мочеточников и в итоге затрудненный отток мочи. Это приводит к отекам и инфекционным воспалительным процессам.
Симптомы почечных болезней беременная женщина испытывает на поздних сроках . Обычно признаки патологий в почках выражаются в постоянных позывах к мочеиспусканию и уменьшении количества выходящей мочи.
Но возможны и более серьезные состояния обострения патологических процессов. Их выражением служат:
В этом состоянии пациентку нужно срочно госпитализировать, чтобы не спровоцировать гидронефроз.
Среди женщин такая наследственная патология распространена больше, чем у мужчин. Это двустороннее заболевание, отличающееся замещением нормальной почечной ткани кистозными структурами разной величины.
Причина заболевания – деформация почечных канальцев. Она состоит в том, что у отдельных канальцев появляется слепой конец.
Когда канальцы почек заполняет моча, возникают пузыри (или кисты).
В результате почка приобретает вид, похожий на виноградную гроздь. Параллельно кисты могут развиться в другом органе (обычно в печени).
У женщин с поликистозом почек наблюдаются признаки :
Для профилактики заболеваний и лечения почек и мочевыделительной системы наши читатели советуют Монастырский чай отца Георгия . Он состоит из 16 самых полезных лекарственных трав, которые обладают крайне высокой эффективностью в очищении почек, в лечении почечных болезней, заболеваний мочевыводящих путей, а также при очищении организма в целом. Мнение врачей... »
В отсутствии грамотного лечения развиваются осложнения в виде:
Адекватная терапия болезней почек осуществляется в стационаре. Обязателен постельный режим. Для специальной диеты характерно ограничение соли и жидкости.
К медикаментозным средствам лечения относятся:
Если появились признаки почечных недомоганий, лекари советуют очистить желудок и выпить горячий потогонный чай с липовым цветом, мятой, шалфеем, малиной. После этого больную в постели обложить горячими грелками. В первые дни лечение голодом. Допускается пить обычный чай.
Главное правило питания при болезнях почек – ограничение приправ, острых и соленых блюд.
Симптомы болезней почек женщина может отследить на первичных стадиях, не доводя их до хронического состояния. Это облегчает процесс лечения и ускоряет выздоровление. Своевременное выявление признаков почечных патологий дает возможность вообще обходиться без лечения, ограничиваясь профилактическими мерами. Из видеоматериала, опубликованного ниже, вы узнаете, как предотвратить развитие почечных болезней, сохранить здоровье своих почек на долгие года.
Одно из воспалительных заболеваний почек - пиелонефрит - представляет собой неспецифическое инфекционное заболевание.
Согласно статистике, в течение последних десяти лет количество случаев пиелонефрита в общей структуре заболеваемости упало в десять раз. Но расслабляться не стоит, т. к. воспаление почек у женщин, по-прежнему, встречается часто и гораздо чаще, чем у мужчин.
Примерно в 4 - 5 раз женщины болеют воспалением почек чаще, чем мужчины. Даже у детей воспаление почек развивается в 3% - у девочек и в 1% - у мальчиков. Возбудителем при воспалении почек у женщин в 90% является E. Coli - кишечная палочка. Связано это с анатомическим строением мочеполовой системы у женщин.
Пути заражения у женщин при воспалении почек
Уретра у женщин находится в непосредственной близости от ануса и влагалища. В отличие от мужчин, у женщин она широкая и короткая — до двух сантиметров. Поэтому возбудитель инфекции, независимо от его вида, может легко проникать в уретру и через мочеточники и мочевой пузырь достигать почек. Это восходящий путь инфицирования. Кроме кишечной палочки аналогичным путём могут попасть в почки и другие возбудители инфекции: стафилококки, клебсиелла, протей, энтерококк, псевдомонада, энтеробактер, патогенные грибы, вирусы. Эти микробы относятся к условно - патогенной флоре, которая становится опасной при наличии определённых условий. В 20% воспаление почек у женщин вызывается смешанной флорой.
Попадают болезнетворные бактерии или грибы в уретру и после каждого полового акта, они, как насосом, «закачиваются» в неё. Высокий риск возникновения воспаления почек у женщин в климактерическом периоде. Это связано с сухостью слизистых оболочек из -за возникающих гормональных нарушений, что облегчает внедрение патогенного фактора в организм.
Но существует ещё и нисходящий путь заражения. В таких случаях микробы проникают в почки через кровь, если в организме уже присутствует какая -либо инфекция.
Воспаления почек у женщин при наличии условно-патогенной флоры происходит не всегда. E. Coli постоянно присутствует в организме, но это не значит, что она в обязательном порядке приводит к заболеванию. Это происходит, как правило, при сниженном иммунитете и при наличии определённых факторов.
Факторами риска являются: переохлаждение, наличие мочекаменной болезни (МКБ), кист яичников, сахарного диабета, врачебные манипуляции (катетеризация, трансвагинальное или трансректальное проведение ультразвукового исследования), хирургические вмешательства на органах мочеполовой системы, возраст женщины (риск увеличивается с возрастом), опущение почек.
Воспаление почек может быть острым и хроническим. Острое воспаление почек у женщин, если не начать вовремя лечение, может перейти в хроническую форму. Хроническое течение воспаления почек у женщин не обязательно является продолжением острого. Бывают случаи, когда заболевание изначально имеет признаки хронического.
Клиническая картина острого воспаления почек протекает ярко: может начаться с сильной боли в области почек или только с одной стороны, т. к. процесс бывает односторонним. Сопровождается высокой температурой — выше 380 С, ознобами, головными болями, тошнотой, иногда рвотой, выраженной слабостью, недомоганием, отсутствием аппетита. Это общие признаки любого воспалительного процесса в организме. Кроме того беспокоят частые мочеиспускания, в основном в ночное время (никтурия).
Боли при воспалении почек у женщин могут быть опоясывающими, преимущественно внизу спины, тупого разлитого характера - при двустороннем воспалении почек. При изменении положения тела интенсивность болей не меняется. При гнойном пиелонефрите температурная кривая может быть скачкообразной: несколько раз в день повышаться до 390 С и снижаться до субфебрильных цифр. Лихорадка может продолжаться неделю, иногда больше.
При вовремя установленном диагнозе и начатом лечении улучшение состояния происходит у 95% больных на второй день.
Важно вовремя начать лечение, чтобы не произошло хронизации болезни. Но хроническое воспаление почек может быть и без предшествующей острой стадии.
При хроническом воспалении почек у женщин клиническая картина стёрта, специфических жалоб может не быть. Беспокоят общая слабость, вялость, утомляемость, недомогание, зябкость. Могут быть ночные походы в туалет, лёгкие отёки лица, рук по утрам, субфебрильная температура (37,10— 37,40 С) по вечерам без явных причин, дискомфорт в пояснице или ноющие боли с одной стороны, усиливающиеся при физических нагрузках. Может даже появиться незначительное повышение артериального давления, чего раньше не замечалось.
Выявляется хроническое воспаление почек при детальном обследовании.
Обязательными являются общеклинические анализы крови и мочи, УЗИ почек, при необходимости - экскреторная урография, рентгенологическое исследование с контрастированием, компьютерная томография, ангиография артерий почек, радионуклидное исследование. Чаще всего диагностика воспаления почек не представляет особых трудностей, поэтому последние исследования проводятся в сложных диагностических случаях.
В анализах мочи и крови присутствуют признаки воспаления: в крови — лейкоцитоз и повышенная СОЭ, в моче — лейкоциты, эритроциты, в небольших количествах — белок, могут быть бактерии, реакция мочи — щелочная (рН 6,2 — 6,9). Изменяется цвет (моча становится тёмной) и прозрачность (моча мутная).
При бактериологическом посеве мочи выявляют конкретного возбудителя и его чувствительность к определённому антибиотику. При воспалении почек в 1 мл мочи количество бактерий превышает 105.
Для исследования функции почек необходимо сдать анализ мочи по Зимницкому: каждые три часа в течение суток собирается моча в отдельные ёмкости, определяют количество дневной и ночной порций и плотность. При воспалении почек происходит уменьшение плотности мочи, преобладание ночного диуреза над дневным.
Для дифференциальной диагностики воспалительного процесса собирается анализ мочи по Нечипоренко: производят подсчёт в 1 мл суточной мочи лейкоцитов, эритроцитов, цилиндров. При воспалении почек количество лейкоцитов значительно превышает число эритроцитов.
Из инструментальных методов исследования обязательной является сонография почек (УЗИ) даёт возможность определить наличие камней, кист, гнойников, размеры почек, плотность их паренхимы. При остром воспалении почек эхогенность паренхимы неравномерно понижается. При хроническом процессе эхогенность повышена.
Лечение начинается сразу после установления диагноза. Назначаются антибактериальные препараты немедленно, не дожидаясь результатов бакпосева и определения чувствительности высеянной флоры к антибиотикам, т. к. ответ бакпосева возможен на пятый - шестой день. Но к этому времени состояние при вовремя начатом лечении улучшается, и довольно часто не приходится менять назначенный сразу антибиотик. Только в случае отсутствия эффекта необходима замена препарата. Иногда назначается одновременно два антибиотика разных групп.
Используются при воспалении почек фторхинолоны, защищённые пенициллины (аминопенициллины), цефалоспорины, макролиды.
В настоящее время категорически нельзя использовать в лечении препараты пенициллинового ряда (ампициллин и др.), т. к. в 40% к ним развивается резистентность, 5 - НОК, бисептол. Успешно используются защищённые полусинтетические пенициллины (тазобактам, сульбактам (уназин) и др.).
Фторхинолоны назначаются эмпирически (спарфлоксацин - «Спарфло» - применяется при воспалении почек у молодых женщин; левофлоксацин - «Леволет» - назначается при воспалении почек у пожилых женщин. Это связано с некоторыми изменениями на ЭКГ, которые могут возникать при лечении).
Макролиды (эритромицин, кларитромицин, рокситромицин, спирамицин) подавляют синтез белка в микробной клетке, поэтому их назначение эффективно при воспалении почек.
Цефалоспорины можно назначать в таблетированной форме, если женщина хорошо переносит их приём (ципрофлоксацин, цефалексин, зиннат) и не беспокоят тошнота и рвота при приёме препарата. Если эти побочные действия выражены, препарат вводится парентерально (цефтриаксон, цефатоксим) два раза в сутки. Если в течение трёх суток не наступает эффект, антибиотик меняется. При этом необходимо провести дополнительные методы исследования для исключения осложнений (абсцесса, сепсиса).
Лечение антибиотиками проводится не менее 10 дней.
Одновременно для усиления эффекта лечения назначаются уроантисептики - нитрофураны: фурагин, фурамаг, монурал. Монурал разрешён к применению даже у беременных, используется однократно одной дозой.
Применяются растительные противооспалительные препараты (канефрон, цистон, фитолизин). Канефрон практически не имеет побочных действий, совершенно безопасен, оказывает спазмолитическое, противовоспалительное и обезболивающее действие.
Используются также антигистаминные препараты (тавегил, кларитин, супрастин и др.), мочегонные при необходимости (фуросемид), спазмолитики (но - шпа, дротаверин), поливитамины, общеукрепляющие, повышающие иммунитет.
Дополнительно применяются почечные сборы в виде чая, диетическое питание (бессолевая диета, ограничение белков, больше ягод /калина/, фруктов, большое количество жидкости — до двух литров чистой воды (при отсутствии противопоказаний), свежие соки). Категорически нужно исключить при воспалении почек у женщин спиртные напитки, газированную воду кофе.
Во время лечения желательно прекратить половые контакты из - за риска дополнительного инфицирования.
Нужно помнить , что лечение должно назначаться индивидуально, в зависимости от тяжести заболевания, течения воспалительного процесса почек, общего состояния женщины и сопутствующих заболеваний. При самолечении может произойти прогрессирование заболевания, возникновение различных серьёзных осложнений. К осложнениям относятся абсцесс, сепсис, почечная недостаточность. И хоть воспаление почек у женщин изначально не является тяжёлым заболеванием, его осложнения при неадекватном лечении могут привести к летальному исходу. По статистике, если после установления диагноза пиелонефрит женщина не изменит образ жизни и не начнёт лечение, продолжительность жизни не превышает десяти лет. Сепсис же, как показывают цифры, становится смертельным осложнением у каждого третьего человека, из тех, у кого он возник.
Из известных женщин, погибших от сепсиса, явившегося осложнением воспаления почек, была известная бразильская модель Марианна Бриди Коста. В попытке остановить септический процесс ей были ампутированы руки и ноги, но спасти от смертельного исхода не удалось.
Перенесла воспаление почек, осложнённое сепсисом, ещё одна известная женщина - певица, обладательница премии Грэмми, Этта Джеймс.
Но, несмотря на печальную статистику, с воспалением почек женщина может прожить полноценную жизнь, не ограниченную какими - либо временными рамками, если будут соблюдаться важные условия: профилактика и своевременное лечение воспаления почек.
Ввиду анатомических особенностей женского организма, болезни почек у женщин встречаются намного чаще и имеют ряд характерных индивидуальных признаков. Поэтому знать о том, как болят органы фильтрации, симптоматику и возможные методы профилактики, следует всем представительницам прекрасного пола. Особенно важными знания окажутся для тех, кому за 40, так как именно этот возраст является «пограничным» для выявления множества скрытых заболеваний.
Обладая уникальной особенностью – вынашиванием и рождения ребенка, женщина при этом отдает все силы рождению новой жизни и в этот период становится наиболее подвержена различным патологиям. Кроме того, некоторые особенности строения тела способствуют нефрозам, например, восходящий нефроз у дам встречается намного чаще, чем у мужчин. К этим же причинам стоит отнести цистит, любовь к купаниям в прохладной воде. А модницы вообще находятся в «зоне риска», так как не любят одеваться по погоде, итог – переохлаждение и различные воспалительные инфекции.
Болезней почек существует очень много: пиелонефриты, нефроптоз, почечная недостаточность, циститы, кисты, опухоли и прочее. Но не каждая поясничная боль сигнализирует о почечной патологии, поэтому все же лучше знать симптомы заболевания почек у женщин, чтобы вовремя обратиться к доктору и купировать начало патологии своевременной терапией.

Переохлаждение – это причина каждого второго заболевания. Купание в прохладной воде, несоответствие гардероба времени года, привычка сидеть на холодных стульях, земле, камнях – все это приводит к воспалительным процессам. Некоторые виды заболеваний вызываются снижением иммунитета из-за тяги прекрасных дам к диетам – при неправильном ограничении питания организм недополучает нужные вещества и снижает свои защитные силы.
Стрессы – им подвержены все, однако в силу большего эмоционального диапазона, женщины надольше «увязают» в проблемах и переживаниях. Вследствие этого наступает нарушение сна, режима питания, отсутствует время для нормального отдыха и в итоге – почечная патология.
Отсутствие или неправильная гигиена – это еще один распространенный фактор развития болезней. Девочек нужно учить правильно подмываться (сверху вниз), чтобы минимизировать угрозу заболевания восходящим пиелонефритом. И, конечно, фактор генетической или врожденной патологии также имеет место. Очень многие дамы, зная, что в семье были случаи почечных заболеваний, не торопятся к доктору. И напрасно: эти патологии часто передаются по наследству, своевременное обследование поможет выявить болезнь в ранней стадии и начать лечение.
Важно! Неправильно подобранное белье – еще одна причина болезней. Синтетика, белье не по размеру, тугие спортивные комплекты, предназначенные только для занятий спортом – все аксессуары оказывают влияние на здоровье и могут спровоцировать развитие почечных патологий

Чтобы распознать почечные симптомы у женщин, необходимо знать следующее: острые приступы до «мушек» в глазах явно говорят о выходе конкрементов, когда камни движутся по каналам и царапают их. А вот тупые, тянущие и длительные приступы боли регулярного или нерегулярного характера, говорят о таких заболеваниях, как:
Важно! Иногда симптомы болезни почек возникают у совершенно здоровых людей. Например, при длительной физической нагрузке может начать болеть поясница с отдачей в пах, ногу, подреберье
Распознать заболевание и поставить правильный диагноз сможет только нефролог. Но часто явная клиническая картина наступает уже при запущенной патологии, поэтому следует обращать внимание на дополнительные признаки заболевания почек:
Вся симптоматика зависит от типа заболевания. Однако неспецифические признаки одинаковы для всех патологий: снижение жизненного тонуса при долгих поясничных болях любого характера – повод обратиться к доктору и начать лечить болезнь почек в ранней стадии развития.
Важно! У женщин, достигших возраста менопаузы, патологии могут возникать на фоне гормональных изменений. Крайне необходимо знать, как проявляется любая почечная болезнь и не откладывать визит к доктору

Чтобы диагностировать болезнь, специалист выполнит следующие действия:
Важно! Поставленный диагноз обозначит правильное лечение. Иногда боли в пояснице обозначают гинекологические заболевания, поэтому при наличии любой симптоматики «похожей на почки», начинать самолечение крайне опасно
Остановимся подробнее на том, какие симптомы имеет то или иное заболевание почек у женщин:
Важно! Тяжелая форма нефроптоза повышает риск для здоровья будущих мамы и малыша
Важно! Симптоматика патологии проявляется только в стадии развития, на начальном этапе поликистоз не проявляется. Заболевание грозит хроническим воспалением, что отягощает поликистоз и потребует не только терапевтического, но и хирургического вмешательства. Кроме того, заболевание провоцирует сердечнососудистые патологии, проблемы с ЖКТ и другими органами
Важно! При отсутствии лечения, воспалительные процессы могут стать причиной судорог, одышки, онемения, болей в мышцах. Гломерулонефрит – верный путь к почечной недостаточности, которая в тяжелой форме приводит к летальному исходу
Важно! Последние данные ученых подтвердили, что почечнокаменная болезнь может передаваться по наследству. Поэтому если в семье уже были подобные случаи, лучше отследить возможные симптомы при болезнях почек у женщин, чтобы предупредить развитие патологии, которая считается одной из самых болезненных
Важно! Рак почек очень часто поражает женщин после 40 лет. Выявляется случайно, в основном при инструментальном обследовании, направленном на другой орган
Зная, отчего и как болят почки у женщин, симптоматику основных патологий, следует внимательнее отнестись к болям в пояснице. Чем раньше доктор поставит диагноз, тем вернее и эффективнее будет лечение.
Почки – один из главных фильтров организма. Через них фильтруется плазма крови, превращаясь сначала в первичную, а затем и во вторичную мочу, уносящую избыток азотистых шлаков и минеральных солей. В норме внутренняя среда почек стерильна.
Однако, нередко в почках появляется микрофлора, вызывающая воспаление. Этому способствуют аномалии развития (расширение чашечно-лоханочного аппарата). Среди причин почечных патологий аутоиммунные процессы, опухоли, аномалии строения.
Единица строения почки – это нефрон, который представлен сосудистым клубочком, окруженным капсулой, и системой канальцев. Клубочек фильтрует кровь, а в канальцах происходит частичное обратное всасывание ионов натрия, калия и хлора.
Гломерулопатии – преимущественняые поражения клубочков.
Тубулопатии – патологии с преимущественным вовлечением канальцев.
Заболевания стромы почек – приобретенные воспаления по типу пиелонефрита или тубулоинтерстициального нефрита.
Аномалии почек:
Опухоли почек:
Обменные патологии: мочекаменная болезнь.
Сосудистые катастрофы : тромбоз почечной артерии, инфаркт почки.
При почечных болезнях расположены в поясничной области или боку. При разных патологиях интенсивность болей будет разной.
Это частые первые симптомы заболевания почек, характерные для большинства почечных патологий. Это могут быть учащения мочеиспускания (при пиелонефрите), их болезненность (пиелонефрит, мочекаменная болезнь), частые ложные позывы (пиелонефрит), частое ночное мочеиспускание (гломерулонефрит, пиелонефрит).
Видимое глазом помутнение мочи характерно для воспалительных заболеваний почек (пиелонефрита, гломерулонефрита) за счет появления в моче белка. Аналогичные явления будут наблюдаться при распаде почечных опухолей или прорыве абсцесса или карбункула почки. Такие симптомы заболевания почек у женщин могут маскироваться гинекологическими проблемами.
Пиелонефрит будет давать температуру до 38-39, а при апостематозном нефрите (абсцессе или карбункуле почки) температура может подниматься и выше.
Они характерны для гломерулонефритов, когда поражение сосудов клубочка приводит к спазму артерий. Также при врожденных аномалиях почечных сосудов может наблюдаться повышенное артериальное давление. Третий случай, когда наблюдается артериальная гипертензия – перекрут сосудистой ножки у блуждающей почки.
Рефлекторная тошнота и рвота сопровождают пиелонефрит, скачки АД, хроническую почечную недостаточность, при которой происходит отравление азотистыми шлаками.
Это частое проявление почечных недугов (см. ). Они делятся на нефритические и нефротические.
Они представлены бледностью на фоне анемии (из-за нарушения выработки почками эритропоэтина) при гломеруклонефритах. , сухость и “припудренность” развиваются на фоне хронической почечной недостаточности из-за накопления в крови азотистых оснований.
Многочисленные проявления почечных болезней часто объединяют в несколько синдромов, то есть комплексов, которые характерны для разных патологий.
Он характерен для инфекционных нефритов (чаще постстрептококкового гломерулонефрита), мезангиопрорлиферативного гломерулонефрита, болезни Берже. Вторично этот симптомокомплекс развивается на фоне системной красной волчанки (люпус-нефрит), . Также этот синдром может стать следствием радиационного облучения, реакцией на вакцины.
Характерен для заболеваний с поражением почечных канальцев (см. тубулопатии).
Это острое нарушение всех почечных функций, в результате чего нарушаются водный, электролитный и азотистый обмены. Это состояние развивается на фоне интерстициального нефрита, острого некроза канальцев почки, тромбоза почечных артерий. В части случаев процесс обратимый.
Рассмотрим клинику острого интерстициального нефрита. Эта патология – следствие неинфекционного воспаления канальцев и межуточной ткани почек. Основные причины, это:
Проявления заболевания возникают на 2- 3 сутки от приема медикаментов или инфицирования. Возникает снижение количества мочи, а затем и острое прекращение ее выработки и выделения. При этом отеки не характерны. У больных бывают головные боли, тошнота. Слабость, тупые боли в пояснице. Реже – подъемы температуры, кожный зуд и пятнистые высыпания на коже.
При обратном развитии состояния возникает обильное мочеотделение (полиурия) и восстановление функции почек. В случае неблагоприятного исхода почки склерозируются и их функция не восстанавливается, переходя в хроническую почечную недостаточность.
Это исход длительного течения почечных патологий, при которых место нефронов постепенно занимает соединительная ткань. В следствие этого почки утрачивают свои функции и в исходе тяжелой ХПН пациент может погибнуть от отравления продуктами белкового обмена. Так заканчивается большая часть хронических гломерулонефритов, амилоидоз почек, опухоли почек и нефронекрозы на фоне тромбозов или ишемии почечной ткани. Большие , поликистоз, также приводят к выключению почки. Сахарный диабет или атеросклероз почечных артерий также приводят к подобному синдрому.
Для ХПН характерно постепенное нарастание количества и выраженности проявлений. Чем больше клубочков погибло, и чем меньше скорость клубочковой фильтрации, тем выраженнее симптомы.
При тяжелых стадиях ХПН пациенты, не получающие гемодиализ, или без пересаженной почки погибают.
Симптомы заболевания почек у детей идентичны таковым у взрослых, но могут быть более стертыми, особенно в возрасте младшего детства (до трех лет). К тому же, для детей характерны некоторые виды опухолей, не встречающиеся у взрослых в связи с высокой смертностью в детском возрасте (нефробластома). У детей воспалительные почечные патологии возникают более легко из-за более низкого тонуса мочевыводящих путей и недоразвития их стенок, а также относительно более широких чашечек и лоханок почек.
Характеризуется подъемом температуры на фоне острого инфекционного процесса (поражения стафилококком, кишечной палочкой). Типичны тупые ноющие или давящие боли в пояснице, слабость, вялость, тошнота, иногда рвота. Боли появляются в конце мочеиспускания или после него. Характерно потемнение мочи, ее мутность. Отмечаются , эпизоды ночных позывов. В анализе мочи появляется белок, могут быть эритроциты (см. ). В анализах крови характерно ускорение СОЭ, лейкоцитоз, сдвиг формулы влево.
Имеет многолетнее течение с эпизодами обострений по типу острого нефрита и ремиссий, когда изменения могут появляться только в анализах мочи и при экскреторной урографии. Известны гипертонический и анемический варианты хронического пиелонефрита (см. ).
Не имеет ярких специфических проявлений. На ранних этапах у больного может отмечаться недомогание, температура до 37, 5. При развитии заболевания присоединяются тупые ноющие боли в пояснице со стороны поражения, видимая глазом кровь в моче, расстройства мочеиспускания. Если почка начинает разваливаться, боль может быть сильной, напоминая . Макрогематурия характерна только для 15-20% больных, столько же пациентов страдают от повышенного давления на поздних этапах болезни.
В анализе мочи появляется белок, лейкоциты, эритроциты. Решающим в диагностике становится бактериологическое исследование мочи на микобактерии туберкулеза. Также учитывают рентгенологические признаки поражения легких, контакт по туберкулезу. Иммуноспецифические реакции крови (ПЦР) информативны примерно у 90% пациентов. На УЗИ туберкулез не виден.
Долго может течь скрыто и часто является только лабораторной находкой (см. ). Когда в анализах крови ускоряется СОЭ, а в моче имеются эритроциты, белок. На поздних стадиях появляются тупые боли в пояснице, которые становятся острыми и выраженными при распаде почечной ткани. Может появиться анемия, признаки интоксикации (слабость, снижение аппетита, похудание) и субфебрильная (до 37,9) температура. Очень большие опухоли могут сдавливать нижнюю полую вену, вызывая отечность ног или печени.
При подозрении на заболевание почек, как правило, назначают следующий перечень обследований:
Таким образом, проявления почечных патологий многообразны и не всегда специфичны. Поэтому при первых сомнениях в здоровье почек целесообразно обратиться к врачу-терапевту или урологу и пройти хотя бы простейшее обследование. Своевременная диагностика и лечение могут не просто избавить от болезни, но и улучшить качество жизни в будущем и продлить саму жизнь.